 La estrategia sanitaria adoptada en la Argentina para evitar el colapso del sistema de salud por el avance del Covid-19 fue decretar un asilamiento, pero la vida como las patologías continúan y la https://www.saludenlinea.com.ar/wp-content/uploads/2020/08/business-2-1.jpg hizo (y hace) su aporte histórico. El esfuerzo, no obstante, está plagado de interrogantes asociados a la seguridad y a las reglamentaciones en torno del uso de las Tecnologías de la Información y la Comunicación (TICs), el cual fue analizado en el seminario virtual “Telemedicina. Dilemas”, organizado por el Consejo Académico de Ética en Medicina (CAEEM); y que al cierre de esta edición encontraba en la nueva ley de recetas digitales y teleasistencia una luz para avanzar en un terreno de menor incertidumbre (ver nota de Análisis en esta edición).
La estrategia sanitaria adoptada en la Argentina para evitar el colapso del sistema de salud por el avance del Covid-19 fue decretar un asilamiento, pero la vida como las patologías continúan y la https://www.saludenlinea.com.ar/wp-content/uploads/2020/08/business-2-1.jpg hizo (y hace) su aporte histórico. El esfuerzo, no obstante, está plagado de interrogantes asociados a la seguridad y a las reglamentaciones en torno del uso de las Tecnologías de la Información y la Comunicación (TICs), el cual fue analizado en el seminario virtual “Telemedicina. Dilemas”, organizado por el Consejo Académico de Ética en Medicina (CAEEM); y que al cierre de esta edición encontraba en la nueva ley de recetas digitales y teleasistencia una luz para avanzar en un terreno de menor incertidumbre (ver nota de Análisis en esta edición).
La pandemia puso en evidencia realidades económicas, sociales, culturales, políticas y tecnológicas de la Argentina. En el ámbito de la salud, las discusiones van desde la explosión del uso de alternativas de medicina a distancia no formales y sus consecuencias, hasta la necesidad de declarar derecho humano el acceso a Internet, pasando por cómo definir la jurisidccionalidad un paciente cuando se realiza tele-asistencia. Para esto último el texto de la nueva ley no muestra respuestas, pero el sector se encuentra esperanzado en que será la autoridad de aplicación la que finalmente logrará zanjar estas cuestiones.
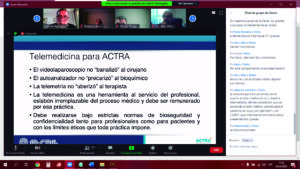
La aceptación del uso de la https://www.saludenlinea.com.ar/wp-content/uploads/2020/08/business-2-1.jpg se incrementó en un 88% en la comparación interanual del período marzo-mayo al pasar de 6.186 a las 34.132 consultas admitidas, según la Asociación Civil de Telemedicina de Argentina (ACTRA); un incremento que parece haber disipado toda duda entorno a su rol e importancia pero ¿qué lugar ocupará en un escenario de post pandemia? En este sentido, no es casual que recientemente se haya aprobado la ley de recetas electrónicas y tele-asistencia.
 Enhorabuena. Para ACTRA el 92,5% de las consultas realizadas en el período marzo-mayo de 2020 se resolvieron en línea y para Gabriel Barbagallo, presidente de ACTRA y gerente de Relaciones Institucionales y Responsabilidad Social Empresaria (RSE) de OSDE, “la https://www.saludenlinea.com.ar/wp-content/uploads/2020/08/business-2-1.jpg redunda en accesibilidad, agilidad y penetración, además de economizar gastos de traslado, ser sanitaria y sustentable”. Aunque reconoció que “falta una interoperabilidad que propicie la historia clínica unificada, jurisdiccionalidad, remuneratividad y certificación de equipos en materia bioética y regulatoria”.
Enhorabuena. Para ACTRA el 92,5% de las consultas realizadas en el período marzo-mayo de 2020 se resolvieron en línea y para Gabriel Barbagallo, presidente de ACTRA y gerente de Relaciones Institucionales y Responsabilidad Social Empresaria (RSE) de OSDE, “la https://www.saludenlinea.com.ar/wp-content/uploads/2020/08/business-2-1.jpg redunda en accesibilidad, agilidad y penetración, además de economizar gastos de traslado, ser sanitaria y sustentable”. Aunque reconoció que “falta una interoperabilidad que propicie la historia clínica unificada, jurisdiccionalidad, remuneratividad y certificación de equipos en materia bioética y regulatoria”.
Para Jorge Luis Manrique, integrante de CAEEM y coordinador del evento, “la https://www.saludenlinea.com.ar/wp-content/uploads/2020/08/business-2-1.jpg tiene ventajas como prevención del autodiagnóstico y la continuidad asistencial aún en tiempos de pandemia”; al tiempo que consideró que “para que la teleasistencia sea útil debe tener profesionales entrenados, prescripción electrónica y problemas de jurisdicción resueltos”.
“La jurisdiccionalidad está dada por el número de IP del paciente”, dijo Marisa Aizenberg, directora Académica del Observatorio de Salud de la Facultad de Derecho de la Universidad de Buenos Aires (UBA) y clarificó un asunto sensible para luego advertir que “nuestra salud solo será posible si somos capaces de hacernos más sensibles e implementamos una ética social global. Hay que abrir la puerta a todo lo que ayude, aun así se llame tecnología”.
“Sólo la creación de estándares y criterios comunes pueden evitar que esto se convierta en un call center barato”, alertó Aizenberg y propuso pensar y preparar escenarios: “En tiempos de pandemia la https://www.saludenlinea.com.ar/wp-content/uploads/2020/08/business-2-1.jpg ocupa su lugar y su rol real, pero ¿después que haremos? Enfrentaremos discusiones de marco legal. Hoy existen esfuerzos espasmódicos que se montan en miradas erradas y códigos deontológicos y no podemos desconocer la existencia de sectores que son refractarios a la incorporación de tecnológicas”.
“Tenemos que considerar el derecho a la conectividad como un derecho humano porque si no estamos hablando de una https://www.saludenlinea.com.ar/wp-content/uploads/2020/08/business-2-1.jpg renga” sostuvo Ignacio Maglio, jefe del Departamento de Riesgo Médico Legal del Hospital F J Muñiz y coordinador COB, Sanatorio Finochietto, y alertó que “los errores medios se suceden por errores de comunicación”.
Mes tsunami. Marzo fue el punto de partida de una vorágine inédita: el 3 se confirmó el primer caso de Covid-19 en el país y el 20 se impuso un plan de restricción de circularidad que, con vaivenes, aún perdura y por el cual el sistema de salud en su totalidad tuvo que adaptarse en tiempo récord y dar respuesta inmediata a las nuevas exigencias de digitalización y conectividad.
 Para el Hospital Garrahan fue el inicio de una tarea faraónica que implicó reprogramar los turnos que, sólo en consultorios externos suman 1.300 diarios, y que continuó con diferentes estrategias posibilitadas por la Ley de Emergencia Sanitaria para “llegar a la casa del paciente”, dijo Antonio Luna, coordinador de Redes y Comunicación a Distancias del nosocomio.
Para el Hospital Garrahan fue el inicio de una tarea faraónica que implicó reprogramar los turnos que, sólo en consultorios externos suman 1.300 diarios, y que continuó con diferentes estrategias posibilitadas por la Ley de Emergencia Sanitaria para “llegar a la casa del paciente”, dijo Antonio Luna, coordinador de Redes y Comunicación a Distancias del nosocomio.
“La pandemia nos obligó a reinventarnos y a ofrecer nuevas alternativas dado que tenemos una enorme cantidad de pacientes en seguimiento, vulnerables y crónicos complejos a quienes les generó mucha incertidumbre la imposibilidad de asistir al centro asistencial”, admitió Luna.
El Garrahan posee conexión interhospitalaria en las 24 jurisdicciones argentinas y más de 300 oficinas de comunicación a distancia que trabajan como redes, además de la certeza de que “primero están las personas, después los procesos y al final la tecnología porque sola no soluciona el deseo y la intención de las personas que quieren resolver la atención medica”.
Barbagallo valoró el esfuerzo del Garrahan en materia de https://www.saludenlinea.com.ar/wp-content/uploads/2020/08/business-2-1.jpg porque “es importante que esto no quede sólo en manos de los privados”, sostuvo que “la https://www.saludenlinea.com.ar/wp-content/uploads/2020/08/business-2-1.jpg será cada vez más importante porque la gente vive más tiempo y arrastra enfermedades crónicas”, y compartió la previsión de que en 30 años el 20% de la población global tenga más de 65 años.
El ideal vs la realidad. La emergencia fue también la madre de muchos informalismos y las comunicaciones de los trabajadores de la salud no estuvieron exentas. En ese sentido, Aizenberg advirtió que las comunicaciones de salud “deben estar normalizadas porque no da igual realizarlas sobre plataformas creadas para tal fin que hacerlo sobre aplicaciones masivas o redes sociales. Hay que poder identificar al profesional con estándares científicos”.
“En esta situación, al entorno seguro que ofrece el Hospital se le suman otros porque usamos toda la tecnología disponible”, reconoció Luna del Garrahan y valoró la plataforma de consulta desarrollada por el Ministerio de Salud por ser “evolutiva, contar con todos los estándares y normas de seguridad de los pacientes e, inclusive, permitir identificar al médico que atiende la consulta de forma remota”.
En ese sentido Maglio alertó por el mal uso de las tecnologías al que calificó como “síndrome de acoso por Whatsapp” y recomendó que los médicos aclaren a sus pacientes que esa aplicación no se utiliza en casos de emergencia y que repliquen la lógica de disponibilidad del consultorio físico estableciendo días y horarios.
